膵がん・胆道がんについて
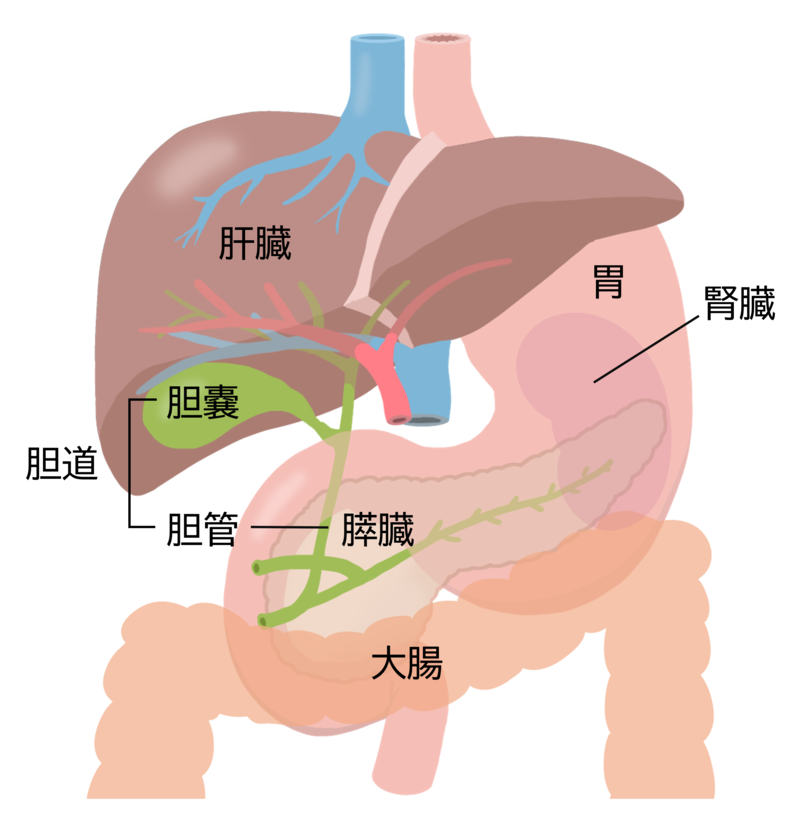
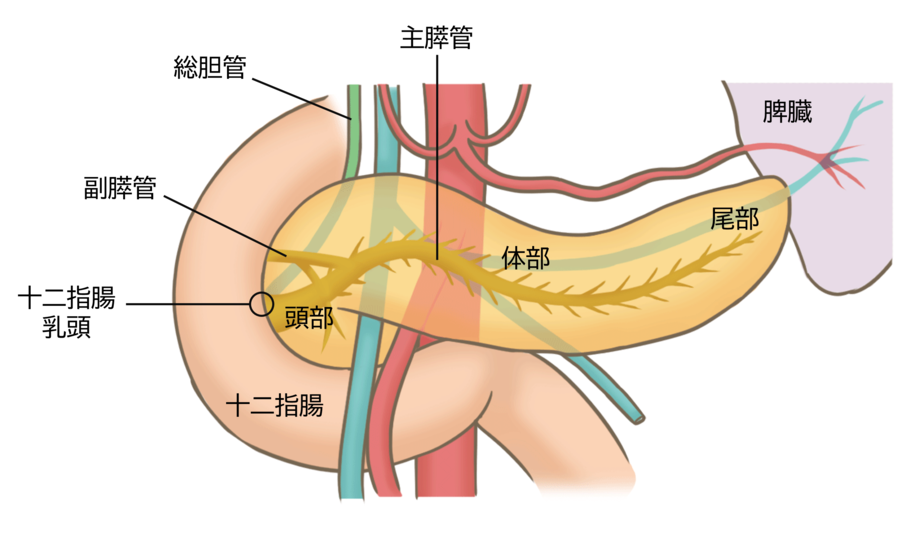
膵臓は、胃のうしろ側にある細長い臓器で、中央には「主膵管」という管が通っており、膵臓で作られた膵液という消化液を、十二指腸に流しています。また、肝臓では「胆汁」という消化を助ける液が作られます。この胆汁は、まず「胆嚢」という袋に一時的にためられ、そこから「総胆管」という管を通って、十二指腸へ送られます。胆汁の通り道である「胆嚢」や「総胆管」などをまとめて「胆道」と呼びます。膵液が通る主膵管と、胆汁が通る総胆管は、十二指腸の入り口付近(十二指腸乳頭部)で合流し、膵液と胆汁が一緒に十二指腸へ流れ込むしくみになっています。
膵がんおよび胆道がんは主としてこの膵管、胆管の細胞から発生します。
 膵臓・胆道の位置 |
 膵臓とその周辺の名称 |
膵がん・胆道がんの罹患数と死亡数
日本の膵がんの罹患数は、8位(男性8位、女性6位 2021年)、死亡数は全体で3位(男性4位、女性5位 2023年)となっています。また、胆道がんの罹患数は、17位(男性14位、女性14位 2021年)、死亡数は全体で6位(男性7位、女性6位 2023年)です。
罹患数順位に比べて死亡数順位が高い、ということは、がんの中でも死亡率が相対的に高い、厄介ながんととらえることができます。しかも近年、いずれも増加傾向にあります。
膵がん・胆道がんの症状
膵臓はがんが発生しても症状を認めにくい臓器です。発見のきっかけになるのは食欲不振、腹痛、腹部膨満、腰や背中の痛み、皮膚や眼球が黄色くなる「黄疸」などです。糖尿病の発症や悪化がきっかけになる方もいます。
胆道がんでも早期は症状がないことが多いですが、進行してくると肝機能に異常が現れ、膵がんと同様に「黄疸」が見られることがあります。
黄疸について
黄疸は胆汁の通り道である胆管が腫瘍で塞がることによって胆汁が流れにくくなり、血管内に逆流することで起こります。黄疸になると、胆汁中の色素のビリルビンにより皮膚や眼球が黄色くなったり、尿が濃くなったりします。また、胆汁が腸管に排泄されないため、便が白っぽくなることがあります。
黄疸が進行すると、皮膚のかゆみやだるさ、食欲不振、体重減少などが起こることもあります。また胆管炎や胆嚢炎を併発すると発熱することがあります。敗血症という重度の感染症に至ると、命に関わる危険性もあります。
膵がん・胆道がんの診断方法(検査方法)
膵臓の酵素や腫瘍マーカー(がんの可能性を調べる血液検査)に異常があったり、お腹の症状や超音波検査で気になる点が見つかった場合は、より詳しく調べるためにCTやMRI検査を行います。
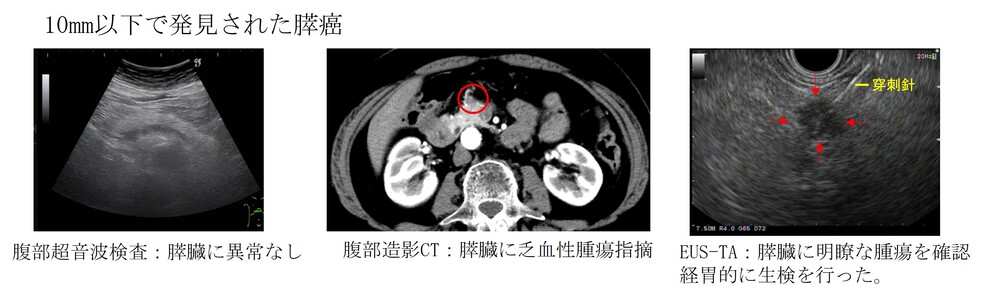
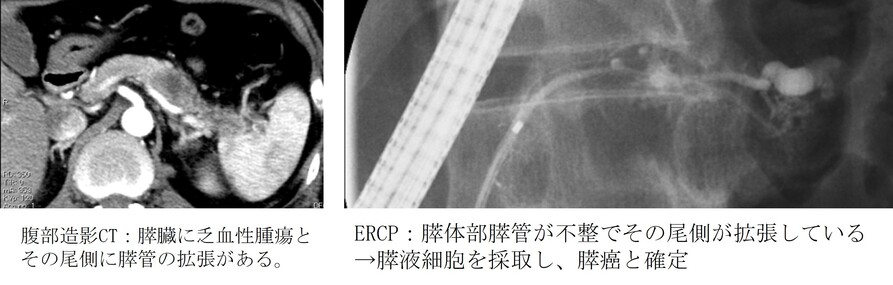
一般に胆道がんや膵がんは、早い段階で見つけるのが難しい病気です。そのため、CTやMRIで異常が見つかった場合には、さらに詳しく調べるために「超音波内視鏡(EUS)」や「内視鏡的逆行性胆管膵管造影検査(ERCP)」という検査を行います。
さらに、必要に応じて、超音波内視鏡(EUS)を使って腫瘍の細胞を採取する検査(超音波内視鏡下組織採取/EUS-TA)や、ERCPを使って組織を採取する検査(生検や擦過細胞診)を行い、がんかどうかを確定します。
 ①超音波検査 |
 ②CT・MRI検査 |
 ③内視鏡検査 |
なお、ERCPは、胃の手術を受けたことがある方などでは、通常の方法では行いにくい場合があります。そのような場合でも、当院では「ダブルバルーン内視鏡」という特殊な機器を使ったERCP(DBE-ERCP)を行っており、近隣の病院から多くの患者さんをご紹介いただいています。
胆膵関連検査件数
| 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | |
|---|---|---|---|---|---|
| ERCP | 611 | 603 | 472 | 544 | 516 |
| DBE-ERCP | 74 | 48 | 54 | 47 | 36 |
| EUS | 215 | 197 | 233 | 228 | 182 |
| EUS-TA | 61 | 67 | 64 | 70 | 50 |
| EUS下処置 | 0 | 0 | 3 | 12 | 10 |
 |
 |
膵がん・胆道がんの治療方法
一般に膵がんおよび胆道がんは非常に悪性度が高く、可能な限り手術での根治が望まれます。
現在、手術を必要とする膵がんに対しては、術前補助療法が標準として推奨されています。当院では、切除可能膵がんに対して、約1.5ヶ月に及ぶ術前化学放射線療法を行い、その後に手術を行っています。これにより、従来の治療に比べて切除後の成績は飛躍的に改善しています。
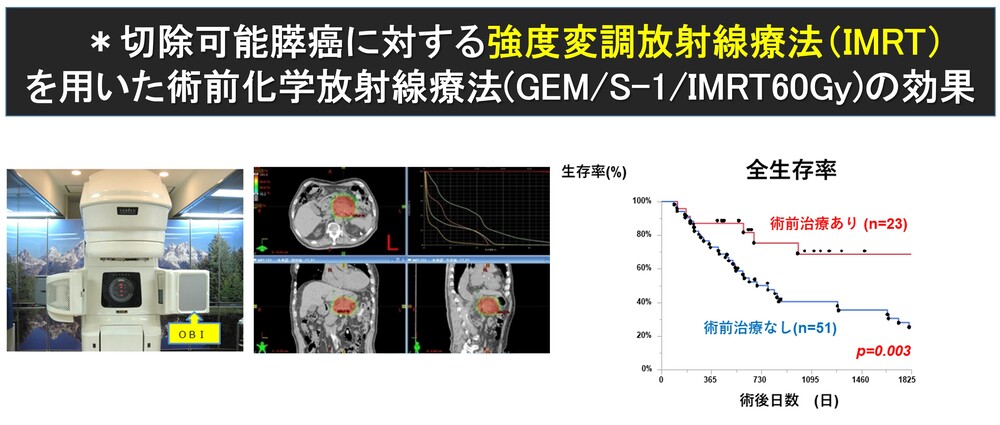
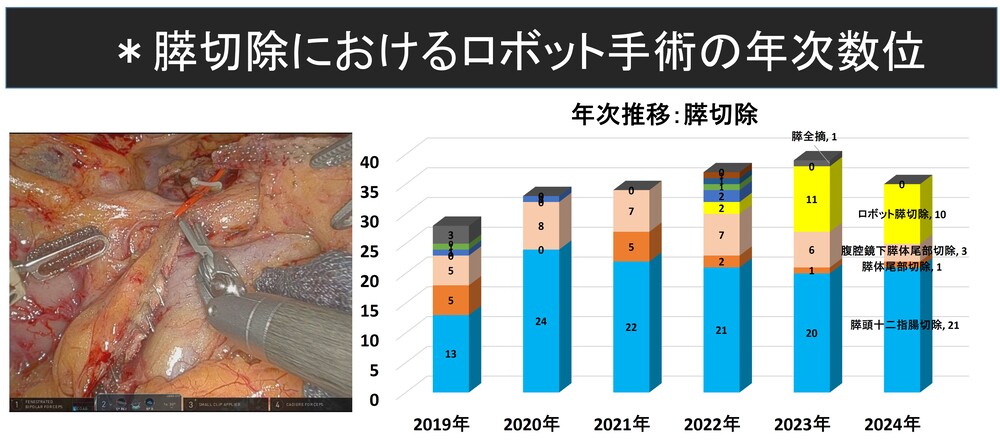
また、当院では2022年からロボット支援下手術を導入し、膵体尾部切除を中心に傷が少なく、術後疼痛が少ない低侵襲手術を積極的に行っています。
しかし、すでにがんが他の臓器に転移していたり、腹部の大血管に広がっていたりなど手術のできない進行膵胆道がんも多く存在します。そのような場合には、抗がん剤による治療(化学療法)を中心に治療を進めていきます。最近では、化学療法の進歩により、がんの進行を抑えたり、寿命を延ばすことができるようになってきましたが、他のがんに比べると治療が難しい病気であることに変わりはありません。
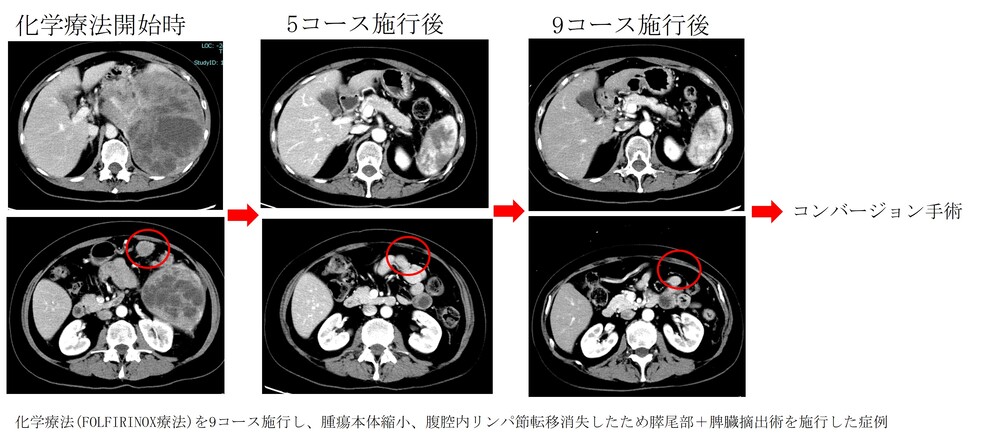
当院では積極的にがんの切除を目指しており、通常では手術が難しいとされる「ボーダーライン症例」に対しても、将来の手術(コンバージョン手術)を目指した化学療法や放射線療法を積極的に行っております。実際に化学療法・化学放射線療法により腫瘍が小さくなり、コンバージョン手術が可能となった症例も経験しています。
当院での膵がん・胆道がんの治療実績
| 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | |
|---|---|---|---|---|---|
| 膵がん | 69 | 66 | 63 | 66 | 58 |
| 手術 | 21 | 22 | 24 | 23 | 20 |
| 化学療法導入 | 36 | 37 | 39 | 41 | 33 |
| 胆道がん | 28 | 43 | 30 | 38 | 32 |
| 手術 | 14 | 13 | 12 | 12 | 12 |
| 化学療法導入 | 8 | 19 | 11 | 18 | 16 |
閉塞性黄疸への対応
膵がんや胆道がんでは、治療の開始前だけではなく、手術の後や治療中でも胆道閉塞(胆汁の通り道がふさがってしまうこと)が起こることが少なくありません。この状態を「閉塞性黄疸」と呼びますが、放置していると、肝不全や胆管炎が起こり、症状が悪化してしまうため、積極的に閉塞を解除する必要があります。
可能な場合は内視鏡を使用して治療を行い、必要に応じて皮膚から管を通して胆汁を外に出す「経皮的ドレナージ術」を行うこともあります。なお、蛇足ながら、この状況は胆石の嵌頓(=詰まること)においても同じように起こることがあります。
経皮的胆道ドレナージの施行実績 (胆石症例含む)
| 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | |
|---|---|---|---|---|---|
| 胆管ドレナージ(PTBD) | 24 | 39 | 17 | 9 | 9 |
| 胆嚢ドレナージ(PTGBD) | 33 | 17 | 16 | 26 | 29 |
当院の治療の特徴
当院では、肝胆膵がんに対し、消化器内科と消化器外科合同で毎週カンファレンスを行い、治療方針を相談しています。放射線科も含めたこの密な連携で、化学療法や放射線療法を組み合わせたり、化学療法で腫瘍を縮小させて外科手術を行ったり、積極的な治療を行っています。